In deze folder geeft Spijkenisse Medisch Centrum u algemene informatie over het uitstrijkje van de baarmoederhals. Wij adviseren u deze informatie goed te lezen. Aanvullingen op deze informatie worden door uw behandelend arts aan u verteld.
Wat is een uitstrijkje?
Een uitstrijkje wordt gemaakt tijdens een inwendig onderzoek. Met behulp van een borstel (figuur 1) haalt de gynaecoloog, de huisarts of de assistente van de huisarts cellen van de baarmoedermond af (figuur 2) en strijkt deze uit op een glasplaatje of brengt deze in een potje met vloeistof.
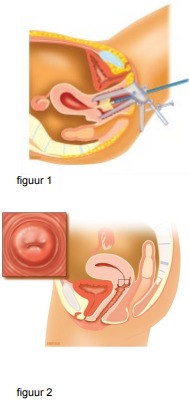
Vervolgens onderzoekt de patholoog de cellen onder de microscoop. Het onderzoek doet in principe geen pijn. Soms bloedt de baarmoedermond een beetje en kunt u korte tijd wat bloederige afscheiding hebben.
De baarmoeder en de vagina
De baarmoeder heeft de grootte en de vorm van een kleine peer. Aan de binnenzijde van de baarmoederhals, de endocervix, bevindt zich een dunne laag slijm producerende cellen. Op de buitenzijde van de baarmoederhals en op de binnenzijde van de vagina zit een stevige dikkere laag cellen, de ectocervix. Op het grensgebied (de transformatiezone) van deze twee lagen kan een voorstadium ontstaan. Een voorstadium is geen kanker, maar kan in 10 tot 15 jaar bij één derde van de vrouwen zich tot kanker ontwikkelen. Het is dus belangrijk om er op tijd bij te zijn.
Humaan papillomavirus (HPV)
Afwijkende cellen op de baarmoederhals worden meestal veroorzaakt door het humaan papillomavirus. Er zijn veel verschillende types van het virus. Zo bestaan er laag-risico en hoog-risico types.
De laag-risico types zien we vaak bij genitale wratten(condylomata) en slechts zelden bij een voorstadium. Hoog-risico-HPV types zijn de veroorzakers van de voorloperstadia en baarmoederhalskanker. Dit virus wordt gemakkelijk overgedragen en komt daardoor veel voor, circa 80% van de vrouwen komt ooit in haar leven in aanraking met dit virus. De meeste vrouwen die met het virus in aanraking komen ondervinden geen klachten. Hun lichaam ruimt het virus zelf weer op. De overdracht van het virus gaat via contact tussen slijmvliezen en dus ook door seksuele activiteit zonder penetratie. Bekend is dat vrouwen die roken vaker een afwijkende uitstrijkjes hebben en mogelijk het virus minder goed kunnen opruimen. Daarnaast is het hebben (gehad) van meerdere seksuele partners een risicofactor voor het blijven bestaan van HPV-infecties. Condoomgebruik beschermt wel goed tegen seksueel overdraagbare aandoeningen, maar niet volledig tegen de overdracht van HPV.
Waarom wordt een uitstrijkje gemaakt?
Aan een uitstrijkje is te zien of er aanwijzingen zijn voor (een voorstadium van) baarmoederhalskanker. Als in het uitstrijkje afwijkende cellen worden gezien, wordt een nieuw uitstrijkje gemaakt of vindt verder onderzoek plaats zoals een colposcopie (zie uitgebreide informatie in de folder 'Uitstrijkje' op
www.nvog.nl). Het voorstadium van baarmoederhalskanker is eenvoudig te ontdekken en te behandelen. De kans op baarmoederhalskanker is zeer klein bij zo'n voorstadium.
Wanneer wordt een uitstrijkje gemaakt?
Alle vrouwen tussen de 30 en 60 jaar ontvangen eenmaal in de 5 jaar een oproep via het bevolkingsonderzoek om bij de huisarts een uitstrijkje te laten maken. Zo worden soms afwijkingen gevonden bij vrouwen die geen klachten hebben.
Klachten van tussentijds bloedverlies, bloederige afscheiding, bloedverlies een jaar na de laatste menstruatie of bloedverlies tijdens of na seksueel contact kunnen ook een reden zijn om een (extra) uitstrijkje te maken, ongeacht welke leeftijd.
Voorbereiding
Het uitstrijkje kan beter niet worden gemaakt:
- Tijdens uw menstruatie;
- Als u zwanger bent of borstvoeding geeft. Wij adviseren te wachten tot een half jaar na de bevalling of na het stoppen met de borstvoeding.
Wat wordt onderzocht bij een uitstrijkje?
De baarmoederhals bevat twee soorten cellen: plaveiselcellen en cilindercellen. Beide soorten moeten in principe in het uitstrijkje aanwezig zijn.
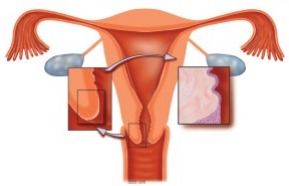
De plaveiselcellen bekleden de buitenkant van de baarmoederhals en de schede, de cilindercellen bekleden de binnenkant van de baarmoederhals. Het gebied tussen deze twee soorten cellen heet de overgangszone. Van deze overgangszone neemt de arts de cellen af. Of de overgangszone meer naar binnen of naar buiten zit, hangt af van uw leeftijd en uw cyclus. Ook hormonen hebben hier invloed op. Het uitstrijkje kan ook worden nagekeken op een infectie of een ontsteking door bacteriën of virussen.
De uitslag
De uitslagen van de uitstrijkjes worden in gradaties tot uiting gebracht. Bij onderzoek naar afwijkingen in de baarmoederhals wordt gebruik gemaakt van de term PAP 0 t/m PAP 5.
PAP 0
Het uitstrijkje bevat te weinig cellen en moet worden overgedaan.
PAP 1 HPV-negatief
Het uitstrijkje is normaal. PAP 1 wil zeggen dat er geen afwijkingen zijn gevonden en u niet het HPV-virus heeft. U kunt tot de volgende oproep wachten met een volgend uitstrijkje.
PAP 1 HPV-positief
Het uitstrijkje is normaal. Wel is het HPV-virus gevonden waardoor u over 6 maanden opnieuw een uitstrijkje moet laten maken om te kijken of het lichaam het virus zelf heeft opgeruimd.
PAP 2 HPV-negatief
In het uitstrijkje zijn enkele cellen aanwezig die er iets anders uitzien dan normaal. Duidelijk afwijkend zijn ze niet. Het HPV-virus is niet aangetroffen. Vanwege de licht afwijkende cellen moet er over 6 maanden opnieuw een uitstrijkje gemaakt worden.
PAP 2 HPV-positief
In het uitstrijkje zijn enkele cellen aanwezig die er iets anders uitzien dan normaal. Duidelijk afwijkend zijn ze niet. In het uitstrijkje is het HPV-virus gevonden. Vanwege het HPV-virus krijgt u een doorverwijzing naar de gynaecoloog voor verder onderzoek.
PAP 3a HPV-negatief
Er worden licht afwijkende cellen gevonden; we spreken soms ook wel van lichte of matige dysplasie. Het advies is om verder onderzoek te laten doen door de gynaecoloog ondanks dat de HPV-negatief is.
PAP 3a HPV-positief
Er worden licht afwijkende cellen gevonden; we spreken soms ook wel van lichte of matige dysplasie. Het advies is om verder onderzoek te laten doen door de gynaecoloog.
PAP 3b HPV-negatief
De cellen zijn iets meer afwijkend dan bij een PAP 3a; we spreken soms van ernstige dysplasie. Verder onderzoek door de gynaecoloog is nu verstandig ondanks dat de HPV-negatief is. De kans dat een eenvoudige behandeling van de baarmoederhals wordt geadviseerd is groter dan bij PAP 3a.
PAP 3b HPV-positief
De cellen zijn iets meer afwijkend dan bij een PAP 3a; we spreken soms van ernstige dysplasie. Verder onderzoek door de gynaecoloog is nu verstandig. De kans dat een eenvoudige behandeling van de baarmoederhals wordt geadviseerd is groter dan bij PAP 3a.
PAP 4 HPV-negatief
De cellen zijn sterker afwijkend dan bij een pap 3a of b. Ook hier wordt verder onderzoek door de gynaecoloog aanbevolen ondanks dat de HPV negatief is. Over het algemeen moet u rekening houden met een grote kans op een eenvoudige behandeling van de baarmoederhals.
PAP 4 HPV-positief
De cellen zijn sterker afwijkend dan bij een pap 3a of b. Ook hier wordt verder onderzoek door de gynaecoloog aanbevolen. Over het algemeen moet u rekening houden met een grote kans op een eenvoudige behandeling van de baarmoederhals.
PAP 5
De cellen zijn sterk afwijkend en de uitslag kan wijzen (op een voorstadium van) kanker van de baarmoederhals. Het is verstandig dat u snel door een gynaecoloog wordt onderzocht. Soms alarmeert het uitstrijkje ten onrechte, maar soms is er ook sprake van baarmoederhalskanker. Een uitgebreide behandeling in de vorm van een operatie en/of bestraling is dan noodzakelijk.
Zorgen
Van elke 100 vrouwen zonder klachten die bij het bevolkingsonderzoek een uitstrijkje laten maken, is bij 5 het uitstrijkje afwijkend. Voor bijna alle vrouwen betekent een afwijkend uitstrijkje een grote schok. Er is iets niet goed en verder onderzoek wordt aanbevolen. De angst voor baarmoederhalskanker is invoelbaar, maar dikwijls onnodig.
Bij heel lichte afwijkingen van het uitstrijkje is er 10% kans op een voorstadium van baarmoederhalskanker. Naarmate het uitstrijkje meer afwijkend is, neemt deze kans toe. Zo is de kans op een voorstadium van baarmoederhalskanker bij een uitstrijkje met ernstige afwijkingen ongeveer 90%. Ook dan is de kans op baarmoederhalskanker klein. Een voorstadium is goed en eenvoudig te behandelen.
Hoe ontstaan de afwijkingen in de cellen
Het is niet duidelijk hoe het komt dat cellen in de baarmoederhals afwijkingen krijgen. Wel is bekend dat het iets te maken heeft met een infectie met het humaan papillomavirus (HPV). Van dit virus bestaan verschillende soorten. Sommige komen vaker voor bij afwijkende uitstrijkjes en geven een verhoogd risico op het ontstaan van baarmoederhalskanker, andere veroorzaken wratjes op de huid. Het virus wordt verspreid via geslachtsgemeenschap. Geschat wordt dat 80-90% van alle vrouwen door seksueel contact geïnfecteerd wordt met HPV. De infectie geeft geen klachten en bij veel vrouwen geneest deze infectie vanzelf. Sommige vrouwen blijven het virus echter bij zich dragen. Waarom dat zo is, is niet bekend. U kunt er zelf niets aan doen om het virus kwijt te raken en het afwijkende uitstrijkje weer normaal te laten worden.
Tot slot
Inzien medische gegevens
Op
mijn.spijkenissemc.nl kunt u uw medisch dossier bekijken. U kunt ook inloggen via onze website:
www.spijkenissemc.nl.
Vergoeding ziekenhuiszorg
Niet alle zorg in het ziekenhuis wordt vergoed door uw zorgverzekeraar. Ook betaalt u altijd (een deel van) uw eigen risico. Vraag daarom vooraf aan uw zorgverzekeraar of uw bezoek of behandeling wordt vergoed. Meer informatie vindt u op
www.dezorgnota.nl.



